患者简介
患者男,78岁。既往有高血压病史20余年,否认糖尿病、冠心病史,无吸烟史。2022年1月因"右腰部疼痛1月余"入院。1月15日行增强CT显示:右侧输尿管下端占位病变,考虑肿瘤。1月24日行腹腔镜下右肾、输尿管、部分膀胱切除术,术后病理显示:(右侧肾脏+输尿管+部分膀胱)输尿管高级别浸润性尿路上皮癌,脉管内查见癌栓,侵出外膜,未累及肾被膜及肾实质;膀胱断端未见肿瘤。术后规律行膀胱灌注联合免疫治疗:替雷利珠单抗注射液(PD-1单抗)。免疫治疗治疗期间病情进展,腹膜后及腹股沟淋巴结转移(图1A-C),行局部放射性粒子植入治疗(图1D-F),复查结果显示原腹膜后及右侧盆腔部分淋巴结已消失,残存淋巴结较前缩小,FDG代谢较前明显减低(图 1G-I)。
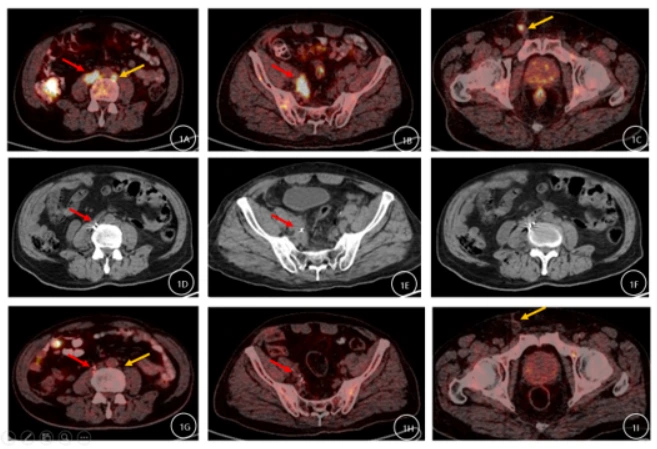
放射性粒子联合免疫治疗显奇效
在本治疗中,放射性粒子术后我们对患者进行了为期近36个月的随访观察。2023年1月17日,患者接受了PET-CT(显像剂为FDG),结果显示原腹膜后及右侧盆腔部分淋巴结已消失,残存淋巴结较前缩小,FDG代谢较前明显减低(图1G-I)。2024年5月09日行泌尿系CT示:未见肿瘤明显复发或转移表现(图2)。2025年6月03日行泌尿系CT示:未见肿瘤明显复发或转移表现(图3)。2025年9月05日行泌尿系CT示:未见肿瘤明显复发或转移表现(图4)。随访期间仅行免疫治疗。通过这些检查结果,我们可以得出结论,在单纯免疫治疗效果不佳情况下,125I粒子植入治疗联合免疫治疗在该患者中显示出了良好的疗效。在长达3年的随访中,转移淋巴结的代谢活性降低和体积缩小,代谢活性明显降低甚至消失,尤其是未行放射性粒子治疗的转移灶,且未见新发转移灶,均表明治疗策略的有效性。这些发现为转移性尿路上皮癌的治疗提供了有价值的参考。
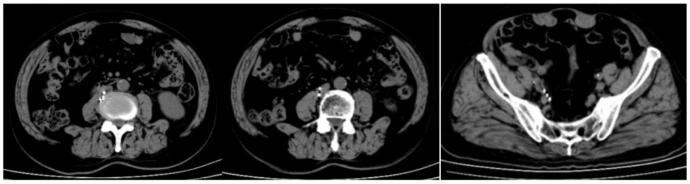
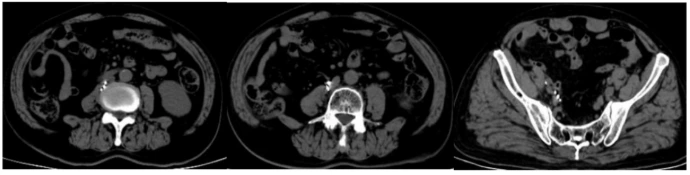
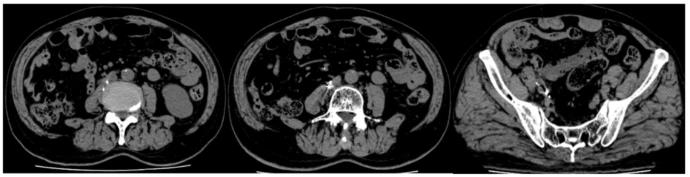
协同作用的生物学机制探讨
放射性粒子植入与免疫治疗的联合并非简单叠加,其协同效应具有坚实的理论依据
粒子植入的持续低剂量率照射能直接杀伤肿瘤细胞,并使其以一种特殊方式死亡——即免疫原性细胞死亡。在此过程中,肿瘤细胞会释放大量肿瘤相关抗原、损伤相关分子模式(DAMPs)和促炎因子。这相当于在体内进行了一次“原位疫苗接种”,将肿瘤抗原更充分地暴露给免疫系统,为免疫细胞(如T细胞)提供了新的攻击目标。
低剂量射线可以改变肿瘤血管通透性,促进免疫细胞浸润;还能清除局部免疫抑制性的细胞(如调节性T细胞),促进巨噬细胞及中性粒细胞向免疫促进型分化,为免疫细胞发挥功能创造有利条件。
即局部放疗后,未受照射的远处转移灶也出现消退的现象。本例中,未行粒子植入的转移灶也得到控制,可能与此效应有关。其机制被认为是放疗后激活的系统性免疫反应波及了全身其他病灶。